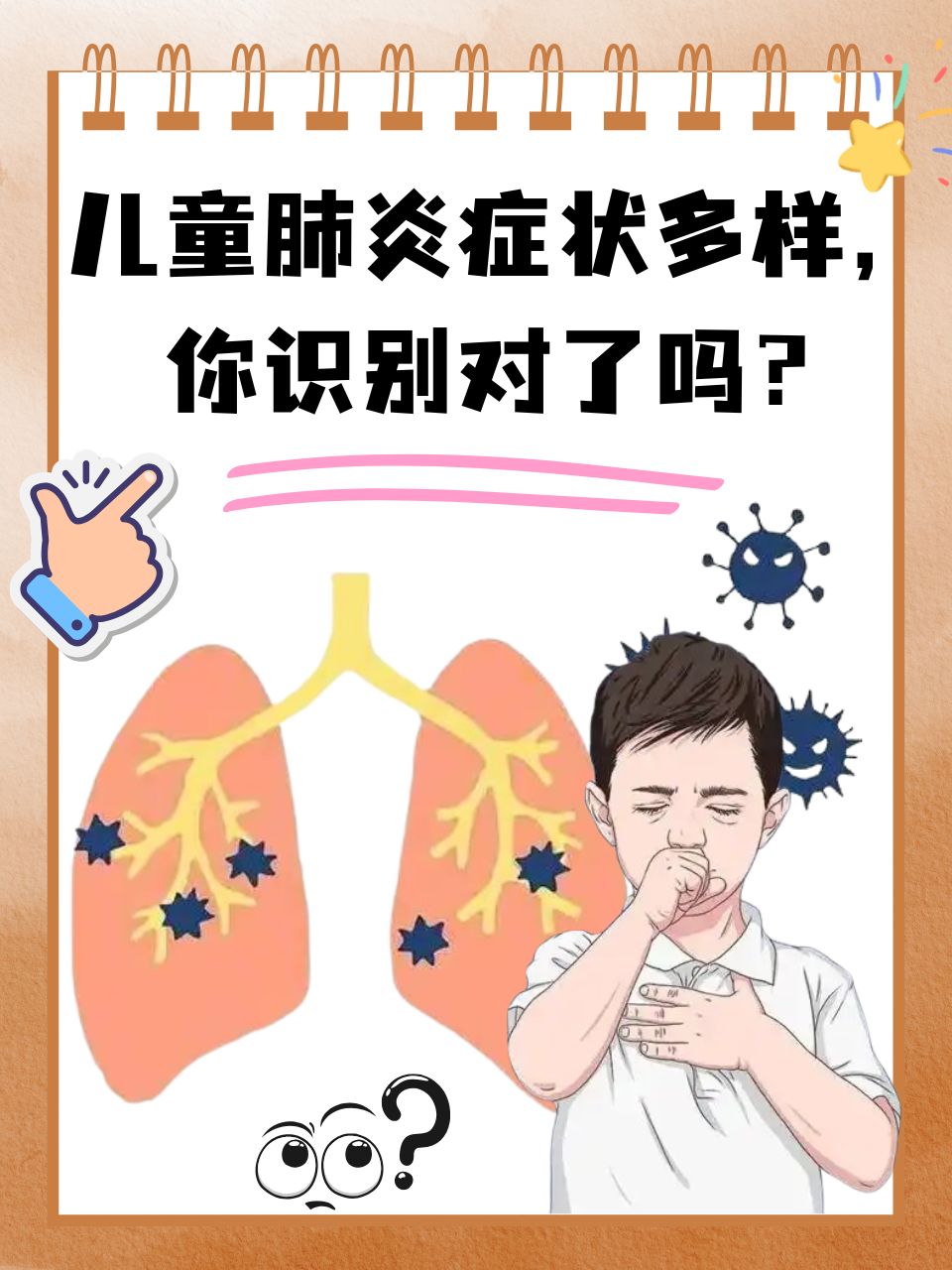
一、核心临床表现体系
1. 全身性症状:疾病的总体警报
发热:多数肺炎患儿会出现发热,体温可达38.5℃以上。细菌性肺炎常表现为稽留高热,而病毒性肺炎的热型多不规则。但需注意,新生儿、重度营养不良或免疫低下患儿可能无发热甚至体温不升。
精神与活动状态改变:患儿常表现为精神萎靡、烦躁不安、嗜睡或异常哭闹。这是评估病情严重程度的重要指标。
消化系统表现:食欲显著下降是最早出现的表现之一,约60-80%的肺炎患儿伴有食欲减退。此外,还可能出现呕吐、腹泻、腹胀等症状,重症病例可发展为中毒性肠麻痹。
2. 呼吸系统表现:疾病的直接信号
咳嗽:典型病程初期为刺激性干咳,随病情进展转为湿性咳嗽伴痰音。婴幼儿常表现为呛咳或咳后呕吐。
呼吸频率改变:呼吸增快是肺炎最敏感、最特异的体征之一。根据WHO标准:
<2月龄:呼吸频率≥60次/分
2-12月龄:呼吸频率≥50次/分
1-5岁:呼吸频率≥40次/分
呼吸困难与辅助呼吸肌参与:
鼻翼煽动:婴幼儿尤其明显
三凹征:吸气时胸骨上窝、锁骨上窝和肋间隙凹陷
点头样呼吸:提示严重呼吸窘迫
口唇及甲床发绀:动脉血氧饱和度常低于90%
肺部听诊特征:
早期可能仅有呼吸音粗糆
典型表现为固定性中细湿啰音,以背部下方明显
部分病例可出现管状呼吸音或呼吸音减弱
合并胸腔积液时,患侧呼吸音明显减弱或消失
二、年龄分层表现特点
新生儿期(0-28天)
症状极不典型,常表现为“不典型三不”:不吃、不哭、不动
体温调节异常(发热或体温不升)
口吐白沫是特征性表现之一
呼吸暂停或呼吸节律不整
黄疸加重或消退延迟
婴幼儿期(1个月-3岁)
全身症状突出而肺部体征相对不明显
易出现喘息,尤其是病毒性肺炎
消化道症状(呕吐、腹泻)常被误诊为胃肠炎
病情进展迅速,易发展为重症
学龄前期及学龄期(3岁以上)
临床表现逐渐接近成人
常能准确描述胸痛、头痛等不适
大叶性肺炎比例增加,可呈现典型肺实变体征
三、不同类型肺炎的临床特征
1. 细菌性肺炎
起病急骤,中毒症状重
热峰高,咳嗽脓痰
肺部体征出现早且明显
外周血白细胞及中性粒细胞显著升高
典型代表:肺炎链球菌肺炎常见铁锈色痰,金黄色葡萄球菌肺炎易出现肺脓肿
2. 病毒性肺炎
前驱症状明显(鼻塞、流涕)
多为中度发热,热型不规则
咳嗽突出但痰少
肺部体征常晚于症状出现
易合并喘息,尤其是呼吸道合胞病毒肺炎
外周血白细胞正常或偏低
3. 非典型病原体肺炎
起病隐匿,病程迁延
多为中低度发热
剧烈刺激性干咳为突出特征
肺部体征与影像学表现不一致(体征轻而胸片重)
肺外表现常见(皮疹、关节痛等)
四、重症肺炎的识别标志
WHO将以下任何一项定义为重症肺炎的危险信号:
中枢性发绀:口唇、颜面、甲床持续青紫
呼吸衰竭:
呼吸频率超过正常上限20%以上
需吸氧维持氧饱和度>90%
出现意识障碍
严重脱水征:皮肤弹性差,眼窝凹陷,尿量显著减少
意识障碍:嗜睡、昏迷或抽搐
循环障碍:心率增快(超过正常上限20%),毛细血管再充盈时间>3秒,四肢末端湿冷
胸壁吸气性凹陷:安静状态下持续存在
五、并发症的警示表现
呼吸系统并发症:
胸腔积液/脓胸:患侧呼吸音消失,叩诊呈实音,胸壁水肿
肺脓肿:持续高热,大量脓痰,病程迁延
气胸:突然加重的呼吸困难,患侧叩诊鼓音
肺外并发症:
脓毒症:血流动力学不稳定,多器官功能障碍
中毒性脑病:意识改变,前囟膨隆,抽搐
心力衰竭:心率增长(>160次/分),肝脏进行性增大
六、评估与监测要点
临床严重度评估工具:
WHO儿童疾病综合管理(IMCI)方案
小儿早期预警评分(PEWS)
呼吸窘迫评估量表(RDA)
动态监测指标:
呼吸频率和困难程度的趋势变化
氧饱和度动态监测
意识状态和喂养能力
尿量及皮肤灌注情况
临床思维与决策
面对疑似肺炎患儿,临床医生应:
建立系统性评估框架:全身-呼吸-年龄特殊性
掌握“红旗征”:迅速识别重症表现
理解年龄特异性:不同年龄段表现差异显著
重视动态观察:肺炎是动态发展的过程
考虑病原学线索:临床特征可提供初步病原方向
早期识别和及时干预是改善小儿肺炎预后的关键。掌握这些临床表现,不仅有助于临床医生的准确诊断,也能帮助家长及时察觉危险信号,为患儿争取宝贵的治疗时间。值得强调的是,任何疑似肺炎的儿童都应接受专业医疗评估,避免延误诊断和治疗。














































 5
5
